Синусит (МКБ 10: J01.9) – заболевание, характеризующееся воспалением слизистой оболочки носа или его придаточных пазух. Развивается на фоне острого гриппа, насморка, травм лица, искривления носовой перегородки, разных инфекционных болезней. Привести к появлению патологии способны бактерии и вирусы.
Если заложенность носа длится более трех месяцев, врач диагностирует хронический синусит. Симптомы зависят от того, какие именно пазухи повреждены. Главными признаками заболевания являются гнойные выделения из носа, боль в области лба, во время резких движений головой. О том, что организм борется с инфекцией, говорит повышенная температура тела. Болезнь носа синусит чаще всего диагностируют у детей и подростков возрастом до 15 лет. Если у ребенка возобновляется насморк, температура тела и гнойные выделения, это говорит о возможном развитии описываемого заболевания.
С каждым годом количество пациентов с синуситом увеличивается. Ежегодно болезнью страдает более 10 млн жителей России.
Что такое синусит?
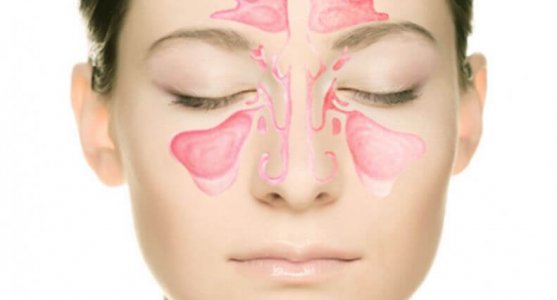
Синусит - что это за болезнь? Синусы – это небольшие углубленные полости в черепе, которые находятся в области носа и лба. Они выполняют несколько жизненно важных функций, среди которых:
- Создание голосового тембра.
- Согревание поступающего воздуха.
- Формирование черт и скелета лица.
Пазухи бывают решетчатыми, клиновидными, лобными и гайморовыми (верхнечелюстными). В зависимости от того, какие именно из них повреждены, определяют вид синусита. Решеточная, гайморова и лобная пазухи являются парными, то есть, их есть по 2 штуки. Все они связаны между собой соустьями и имеют слизистую оболочку. Когда человек болеет насморком, соединительные ходы становятся перекрытыми из-за отека. В результате этого жидкость не способна выйти из пазух, что приводит к образованию гноя и бактерий. Они скапливаются, вызывая сильные головные боли, заложенность ушей, гнойные выделения из носа.
Застои в решетчатых пазухах говорят об этмоидите, клиновидных – сфеноидите, лобных – фронтите, гайморовых – гайморите. Чтобы понять, как лечить синусит у ребенка или взрослого, врачу необходимо определить точное место локализации гноя и воспалительного процесса.
Причины
В большинстве случаев причиной синусита являются вирусы. Острая форма заболевания развивается после воспаления гортани или насморка, когда слизистая оболочка набухает и сужает просвет в носе. В пазухи поступает недостаточное количество воздуха, защитные механизмы ослабевают, что приводит к воспалительному процессу. К нему присоединяются дополнительные бактериальные инфекции, среди которых наиболее часто встречаются:
- Стрептококковые.
- Гемофильная палочка.
- Пневмококковые.
Реже причиной патологии становятся:
- Микробы, которые проникают в пазухи после удаления разрушенного зуба.
- Поврежденные зубные корни, которые долгое время не лечили.
- Патогенные микроорганизмы в воде, которые попадают в носовую полость во время купания в водоеме, реке, озере.
Симптомы инфекционного синусита появляются не сразу, а спустя некоторое время. Его провоцируют различные вирусы, которые передаются вышеописанными способами. Но острая форма заболевания не во всех случаях имеет инфекционную природу. К его развитию способны привести аллергический ранит и аэросинусит. Второе заболевание чаще всего встречается у экипажа самолета, которому приходится часто переживать перепады давления. Патология проявляется резкими головными болями, тяжестью в области пораженных пазух, ощущением давления.
Факторы риска развития синусита
Заболевание синусит может появиться под воздействием таких факторов риска как:
- Пирсинг носа.
- Слабый иммунитет.
- Увеличение носовых раковин.
- Неправильная носовая перегородка.
- Хирургическое вмешательство с целью изменения формы носа.
- Воздействие агрессивных возбудителей.
- Суженные впадины пазухи.
Если долгое время игнорировать бактериальный синусит, он перерастет в хроническую форму. Хронизация заболевания происходит, когда воспаление длится более трех месяцев. Причиной развития хронической формы является закупорка синусов, в которые проникает недостаточное количество воздуха и собирается гной, слизь.
Врачи называют несколько факторов риска, которые способствуют хронизации заболевания:
- Изменения, вызванные болезнями (муковисцидозом, опухолями, полипами).
- Анатомические особенности носа (слишком узкие впадины пазухи, атипичная носовая раковина, искривленная носовая перегородка).
- Аллергический ринит.
- Агрессивные патогены.
Причиной донтогенного синусита является перфорация верхнечелюстного синуса в результате удаления верхнего зуба. Пациентам рекомендуют пройти консультацию у невролога, нейрохирурга, офтальмолога, отоларинголога и других специалистов по показаниям.
Для того чтобы понять, как избавиться от синусита, врачу необходимо установить точную причину появления заболевания. Только после диагностики и установления правильного диагноза лечащий ЛОР определяет тактику и методы лечения.
Классификация синусита
Выделяют несколько форм синусита:
- Гнойную.
- Катаральную.
- Серозную.
- Экссудативную.
Гнойный синусит
Гнойный синусит, также известный как гнойный синусит или гнойный риносинусит, представляет собой тип синусита, характеризующийся наличием гноя в пазухах. Возникает при бактериальной инфекции в пазухах, приводящей к воспалению и образованию густых, желтовато-зеленых или гнойных выделений. Этот тип синусита обычно связан с острыми или хроническими бактериальными инфекциями.
Бактериальная инфекция может возникнуть в результате:
- Бактериальная инвазия: бактерии, такие как Streptococcus pneumoniae, Haemophilus influenzae или Staphylococcus aureus, могут проникать в носовые пазухи, приводя к инфекции и воспалению.
- Вторичная инфекция: в некоторых случаях острый синусит, вызванный вирусной инфекцией, может перейти в бактериальную инфекцию. Вирусная инфекция ослабляет слизистую оболочку пазухи, делая ее более восприимчивой к бактериальной колонизации.
Симптомы гнойного синусита
К общим симптомам гнойного гайморита относятся:
- Густые, желтовато-зеленые или гнойные выделения из носа, которые могут сопровождаться неприятным запахом.
- Лицевая боль или давление, особенно в щеках или вокруг глаз.
- Заложенность и заложенность носа.
- Снижение обоняния и вкуса.
- Головная боль.
- Кашель, особенно когда выделения из носа раздражают горло.
- Орбитальный целлюлит: инфекция распространяется на ткани вокруг глаза, вызывая отек, покраснение и потенциальные проблемы со зрением.
- Периорбитальный абсцесс: скопление гноя в тканях вокруг глаза, что приводит к опуханию и болезненности области.
- Остеомиелит: инфекция распространяется на кости черепа, что может вызвать сильную боль и потребовать хирургического вмешательства.
- Менингит. В редких случаях инфекция может распространиться на оболочки, покрывающие головной и спинной мозг, что может привести к потенциально опасному для жизни состоянию.
Лечение гнойного синусита
Лечение может включать следующее:
Антибиотики: в зависимости от тяжести и продолжительности симптомов часто назначают антибиотики для борьбы с бактериальной инфекцией и облегчения симптомов. Выбор антибиотиков будет зависеть от подозреваемых или выявленных бактерий и может потребовать курса от нескольких дней до недель.
Облегчение симптомов: для облегчения симптомов могут быть рекомендованы безрецептурные или отпускаемые по рецепту лекарства, такие как противоотечные средства при заложенности носа или обезболивающие при лицевой боли или головной боли.
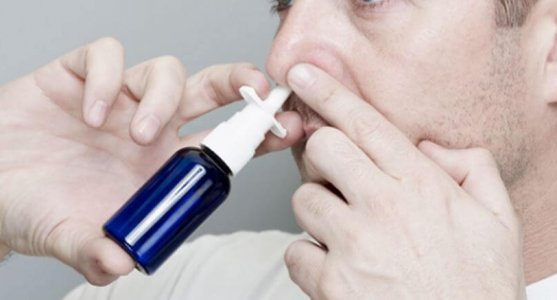
Промывание носа: Промывание носа солевым раствором может помочь вымыть слизь и уменьшить воспаление в пазухах. Это можно сделать с помощью нети-пота, шприца с грушей или наборов для промывания носа.
Хирургическое вмешательство: в случаях, когда есть осложнения или рецидивирующий гнойный синусит, который не поддается консервативным мерам, можно рассмотреть хирургические процедуры, такие как эндоскопическая операция на пазухах, для улучшения дренирования пазухи и удаления любых препятствий или инфицированных тканей.
Важно проконсультироваться с врачом для точного диагноза и соответствующего лечения, если вы подозреваете гнойный синусит или любое другое заболевание, связанное с носовыми пазухами.
Гнойный синусит является одним из самых опасных. Если его запустить и своевременно не провести лечение, то воспаление может перейти на кости. Последствия такой патологии непредсказуемы и могут привести к серьезным осложнениям.
Катаральный синусит
Катаральный синусит, также известный как негнойный синусит, представляет собой тип синусита, характеризующийся наличием прозрачных или водянистых выделений из носа. В отличие от гнойного синусита, который связан с образованием густых гнойных выделений (гноя), катаральный синусит характеризуется более жидкими и жидкими выделениями из носа.
Катаральный синусит часто наблюдается на ранних стадиях синусита или в более легкой форме заболевания. Обычно это связано с вирусными инфекциями, аллергией или раздражителями, которые вызывают воспаление и повышенное выделение слизи в пазухах.
Воспаление может препятствовать дренажу пазух, что приводит к накоплению прозрачной или водянистой жидкости в пазухах.
Симптомы катарального синусита
К общим симптомам катарального синусита относятся:
- Прозрачные или водянистые выделения из носа: выделения из носа при катаральном синусите обычно жидкие, жидкие и бесцветные. Он может увеличиваться в объеме по мере прогрессирования воспаления.
- Заложенность носа: воспаление и повышенное выделение слизи могут вызвать заложенность или закупорку носа, что затрудняет дыхание через нос.
- Давление или дискомфорт на лице: отек и воспаление носовых пазух может привести к ощущению давления, тяжести или дискомфорта на лице, особенно вокруг лба, щек или между глазами.
- Снижение обоняния и вкуса: воспаление и заложенность носа могут повлиять на обоняние и вкус, вызывая снижение способности различать запахи и вкусы.
- Легкая головная боль: у некоторых людей с катаральным синуситом могут возникать легкие головные боли, часто локализующиеся вокруг лба или висков.
- Катаральный синусит обычно является самоизлечивающимся состоянием, которое проходит в течение от нескольких дней до нескольких недель.
Лечение катарального синусита
- Промывание носа солевым раствором: промывание носовых ходов солевым раствором может помочь разжижить слизь, очистить носовые ходы и способствовать дренированию пазух.
- Противоотечные средства. Противозастойные препараты, отпускаемые без рецепта или по рецепту, могут помочь уменьшить заложенность носа и улучшить дыхание. Тем не менее, их следует использовать с осторожностью и в течение ограниченного периода времени, чтобы избежать рикошетной перегрузки.
- Вдыхание пара: вдыхание пара из миски с горячей водой или использование увлажнителя воздуха может помочь успокоить носовые проходы и способствовать дренажу носовых пазух.
- Лечение аллергии: если катаральный синусит связан с аллергией, выявление и предотвращение аллергенов или использование лекарств от аллергии может помочь облегчить симптомы.
Серозный синусит
Серозный синусит, также известный как серозный риносинусит, представляет собой тип синусита, характеризующийся накоплением серозной жидкости в пазухах. Термин «серозный» относится к жидкой водянистой жидкости, обычно прозрачной или слегка желтоватой по цвету. Серозный синусит часто считается легкой формой синусита и связан с воспалением и повышенным выделением жидкости в пазухах.
Причины серозного синусита могут быть разными, и он может быть связан с разными факторами, в том числе:
Вирусные инфекции: Серозный синусит может возникнуть в результате вирусных инфекций верхних дыхательных путей, таких как простуда. Вирусные инфекции могут вызывать воспаление в пазухах и повышенную выработку серозной жидкости.
Аллергия: у людей с аллергией, такой как сенная лихорадка или аллергический ринит, может возникнуть серозный синусит в результате аллергической реакции. Аллергены вызывают иммунный ответ в пазухах, что приводит к воспалению и увеличению выработки жидкости.
Экологические раздражители: воздействие раздражителей, таких как дым, загрязняющие вещества или сильные запахи, может вызвать раздражение носовых пазух и вызвать серозный синусит.
Симптомы серозного синусита могут включать
Жидкие, водянистые выделения из носа: выделения из носа при серозном синусите обычно прозрачные или слегка желтоватого цвета. Он может быть более обильным, чем обычно, и может ощущаться как насморк.
Давление или дискомфорт на лице: отек и воспаление носовых пазух может привести к ощущению давления, тяжести или дискомфорта на лице, особенно вокруг лба, щек или между глазами.
Снижение обоняния и вкуса: воспаление и заложенность носа могут повлиять на обоняние и вкус, вызывая снижение способности различать запахи и вкусы.
Легкая головная боль: некоторые люди с серозным синуситом могут испытывать легкие головные боли, часто локализующиеся вокруг лба или висков.
Серозный синусит обычно проходит самостоятельно и проходит в течение от нескольких дней до пары недель.
Лечение серозного синусита
Лечение направлено на облегчение симптомов и устранение основной причины, если она известна.
Это может включать:
- Промывание носа солевым раствором: промывание носовых ходов солевым раствором может помочь разжижить слизь, очистить носовые ходы и способствовать дренированию пазух.
- Противоотечные средства. Противозастойные препараты, отпускаемые без рецепта или по рецепту, могут помочь уменьшить заложенность носа и улучшить дыхание. Тем не менее, их следует использовать с осторожностью и в течение ограниченного периода времени, чтобы избежать рикошетной перегрузки.
- Ингаляция горячим паром: дышать паром из кастрюли с горячей водой или использование увлажнителя воздуха может помочь успокоить носовые проходы и способствовать дренажу носовых пазух.
- Лечение аллергии: если серозный синусит связан с аллергией, выявление и предотвращение аллергенов или использование лекарств от аллергии может помочь облегчить симптомы.
Если симптомы ухудшаются, сохраняются в течение длительного периода или сопровождаются сильной болью, лихорадкой или другими тревожными признаками, важно проконсультироваться с врачом.
Экссудативный синусит
Экссудативный синусит, также известный как мукоидный синусит, представляет собой тип синусита, характеризующийся наличием густых, желеобразных или желеобразных выделений из носа, называемых слизистыми или слизистыми выделениями. Этот тип синусита связан с чрезмерным образованием слизи в пазухах, что приводит к накоплению густой и липкой слизи.
Экссудативный синусит может быть вызван различными факторами, в том числе:
- Хроническое воспаление. Хроническое воспаление придаточных пазух, часто вызванное такими состояниями, как хронический риносинусит, может привести к чрезмерному выделению слизи и развитию экссудативного синусита.
- Аллергия: люди с аллергическим ринитом или другими видами аллергии могут испытывать экссудативный синусит как часть аллергической реакции. Аллергены вызывают иммунный ответ в пазухах, что приводит к увеличению выработки слизи и образованию густой слизи.
Симптомы экссудативного синусита
Густые, желеобразные или желеобразные выделения из носа: выделения из носа при экссудативном синусите часто густые, липкие и могут иметь желтоватый или зеленоватый цвет. Может быть трудно удалить из носовых ходов.
- Заложенность носа: чрезмерное выделение слизи может вызвать заложенность или закупорку носа, что затрудняет дыхание через нос.
- Давление или дискомфорт на лице: наличие густой слизи может привести к ощущению давления, тяжести или дискомфорта на лице, особенно вокруг лба, щек или между глазами.
- Снижение обоняния и вкуса: избыток слизи и заложенность носа могут мешать обонянию и вкусу, что приводит к снижению способности различать запахи и вкусы.
- Постназальный затек: чрезмерное количество слизи может стекать по задней стенке глотки, вызывая стойкое ощущение слизи в горле, частое откашливание или кашель.
Лечение экссудативного синусита
Лечение экссудативного синусита направлено на облегчение симптомов и лечение основной причины.
Это может включать:
Промывание носа солевым раствором: промывание носовых ходов солевым раствором может помочь разжижить слизь, очистить носовые ходы и уменьшить заложенность носа.
Противозастойные препараты, отпускаемые без рецепта или по рецепту, могут использоваться для уменьшения заложенности носа и улучшения воздушного потока.
Кистозный фиброз — это генетическое заболевание, которое влияет на способность организма транспортировать хлориды и воду, что приводит к образованию густой и липкой слизи в различных органах, включая пазухи.
Муколитики: могут быть назначены лекарства, которые помогают разжижать и разжижать слизь, чтобы облегчить удаление густой слизи из носовых пазух.
Лечение аллергии: если экссудативный синусит связан с аллергией, выявление и предотвращение аллергенов или использование лекарств от аллергии может помочь облегчить симптомы.
В некоторых случаях, если консервативные меры не приносят достаточного облегчения или если имеются основные структурные аномалии или осложнения, может быть рассмотрено хирургическое вмешательство для улучшения дренирования пазух и уменьшения продукции слизи.
Важно проконсультироваться с врачом для точного диагноза и соответствующего плана лечения экссудативного синусита.
Этиологический фактор заболевания
По этиологическому фактору:
- Грибковый.
- Бактериальный.
- Вирусный.
- Септический, асептический.
- Травматический.
- Смешанный.
- Аллергический.
- Медикаментозный.
Грибковый синусит
Грибковый синусит. Хотя бактериальные и вирусные инфекции являются наиболее распространенными причинами синусита, грибковые инфекции также могут способствовать развитию этого состояния. Грибковый синусит чаще наблюдается у людей с ослабленной иммунной системой или у людей с сопутствующими заболеваниями, такими как диабет или хронический синусит.
Бактериальный синусит
Бактериальный синусит может развиваться как первичная инфекция или как вторичная инфекция после вирусной инфекции верхних дыхательных путей. Когда пазухи воспаляются из-за вирусной инфекции, нормальные дренажные пути могут блокироваться, создавая среду, в которой бактерии могут размножаться и вызывать бактериальную инфекцию.
Вирусный синусит
Вирусный синусит, также известный как вирусный риносинусит, представляет собой тип синусита, вызванный вирусной инфекцией. Это происходит, когда вирусы, обычно респираторные вирусы, такие как риновирус, вирус гриппа или респираторно-синцитиальный вирус (RSV), заражают носовые ходы и пазухи, что приводит к воспалению.
Вирусный синусит является распространенным заболеванием и часто возникает как часть вирусной инфекции верхних дыхательных путей, такой как простуда или грипп. Когда вирусы проникают в носовые ходы, они могут вызывать раздражение и воспаление слизистой оболочки носовых пазух, что приводит к симптомам синусита.
Септический и асептический синусит
Септический синусит и асептический синусит — это два термина, используемые для описания различных типов синусита в зависимости от наличия или отсутствия бактериальной инфекции.
Септический синусит. Септический синусит, также известный как бактериальный синусит, относится к синуситу, связанному с бактериальной инфекцией. Это происходит, когда бактерии проникают в носовые пазухи и вызывают воспаление и инфекцию. Бактерии, обычно ответственные за септический синусит, включают среди прочих Streptococcus pneumoniae, Haemophilus influenzae и Staphylococcus aureus. Септический синусит часто возникает как осложнение продолжающейся инфекции верхних дыхательных путей или как вторичная инфекция после вирусной инфекции.
Асептический синусит, также известный как неинфекционный синусит, относится к синуситу, который не вызван бактериальной инфекцией. Вместо этого это обычно вызвано такими факторами, как аллергия, раздражители или основные воспалительные состояния. В зависимости от основной причины асептический синусит можно разделить на несколько типов:
Аллергический синусит: этот тип асептического синусита возникает в результате аллергической реакции. Воздействие аллергенов, таких как пыльца, пылевые клещи или перхоть домашних животных, вызывает иммунный ответ в носовых пазухах, что приводит к воспалению и симптомам синусита. Аллергический синусит часто сосуществует с другими аллергическими состояниями, такими как аллергический ринит.
Синусит, вызванный раздражением: воздействие таких раздражителей, как дым, загрязненный воздух, резкие запахи или химические пары, может раздражать пазухи и вызывать воспаление. Это может привести к симптомам асептического синусита, сходным с симптомами инфекционного синусита.
Аутоиммунный синусит: некоторые аутоиммунные состояния, такие как гранулематоз с полиангиитом или эозинофильный гранулематоз с полиангиитом (ранее известный как синдром Чарга-Стросса), могут привести к воспалению пазух и вызвать асептический синусит.
Лечение асептического синусита направлено на устранение основной причины и облегчение симптомов. Это может включать в себя избегание аллергенов, использование антигистаминных препаратов или назальных кортикостероидов при аллергическом синусите, выявление и избегание раздражителей и соответствующее лечение основных воспалительных или аутоиммунных состояний. В некоторых случаях, если симптомы синусита сохраняются или становятся хроническими, может потребоваться дальнейшее обследование и вмешательство медицинского работника.
Локализация синусита
По месту локализации различают:
- Острый верхнечелюстной синусит – гайморит, который характеризуется воспалением слизистой оболочки верхнечелюстной придаточной пазухи.
- Сфеноидит – воспалительный процесс в клиновидной пазухе.
- Этмоидит – воспаление ячеек решетчатой кости.
- Двухсторонний синусит диагностируют, когда поражается и правая, и левая пазухи одновременно.
Острый и хронический синусит
В зависимости от характера течения заболевания синусит бывает хроническим и острым. Первый встречается у 1,8 млн пациентов, второй – у 750 тысяч.
Хронический синусит характеризуется симптомами, которые сохраняются в течение двенадцати недель или дольше. Это часто связано с постоянным воспалением и может быть вызвано рецидивирующими инфекциями, полипами в носу, аллергией или структурными аномалиями в пазухах.
Острый синусит: это относится к внезапному появлению симптомов синусита, которые длятся менее четырех недель. Обычно это вызвано бактериальной инфекцией, но вирусные инфекции или аллергии также могут способствовать его развитию.
Симптомы
Клиническая картина может отличаться и проявляться по-разному в зависимости от того, какая носовая пазуха была поражена.
Для полипозного синусита характерны такие симптомы как:
- Приступы зуда в носу и чихания.
- Затрудненное дыхание.
- Головные боли, тяжесть в голове.
- Слизистые и водяные выделения из носа.
- Общее ухудшение самочувствия.
- Плохой сон.
Для установления диагноза используют эндоскопическое исследование, которое позволяет выявить выраженный инфильтративный отек в области носа, атипичное сужение или обструкцию носовых ходов.
Гайморит проявляется болями в области скуловых костей, носа, верхнечелюстной пазухи, лба. Симптоматика усиливается ночью и во время наклона головы вниз.
Среди других признаков выделяют:
- Слезотечение.
- Повышенная температура тела (в некоторых случаях температура при синусите отсутствует).
- Озноб.
- Выделения из носа. Сначала они серые и жидкие, со временем становятся густыми и зеленоватыми.
- Заложенность носа, тяжелое дыхание.
- Признаки интоксикации.
Фронтит или гайморит развиваются при поражении фронтальных отделов решетчатого лабиринта. Сфеноидит появляется, когда воспаление локализуется в задних отделах. Острая форма заболевания всегда проявляется ярко, а хроническая наоборот – более слабо. Пациенты жалуются на редкие головные боли, давление за глазами. В некоторых случаях появляется кератит и кашель ночью.
Для этмоидита характерны следующие симптомы:
- Выпячивание глаз.
- Отечность век.
- Затрудненное дыхание.
- Повышенная температура.
- Сильные боли в области переносицы и крыльев носа.
- Нарушения обоняния.
Сфеноидит чаще всего развивается из-за воспаления решетчатых пазух. Он проявляется плохим самочувствием, головокружениями, головными болями, ознобом, болью, которая локализуется в области глазницы, темени и затылка. Если имеются подозрения на сфеноидит, необходимо обратиться за помощью к врачу-отоларингологу.
В некоторых случаях наблюдается синусит без насморка. Распознать патологию удается благодаря другим симптомам: ноющим болям во лбу и области переносицы, повышенной температуре, общему недомоганию, чиханию, излишней сухости носовой полости.
Одной из самых опасных форм болезни является фронтит. Для него характерны такие признаки как:
- Высокая температура тела.
- Припухлость верхнего века.
- Затрудненное дыхание.
- Жидкие выделения из носа.
- Боль в области глазниц или лба. Она становится более сильной утром.
При хронизации заболевания могут появляться свищи, полипы и некрозы костной ткани.
Диагностика
Чтобы установить диагноз синусит, пациенту необходимо пройти комплексное обследование с участием разных специалистов. Первичный анамнез позволяет понять, как давно появились симптомы, были ли у пациента проблемы с придаточными пазухами, проводилось ли лечение. Кроме этого, с его помощью врач узнает о причинах развития воспалительного процесса. При этом заболевании больные жалуются на нарушения носового дыхания, боли в области носа, лба и глазных яблок, выделения из носа. Эти жалобы упрощают диагностику синусита и позволяют назначить максимально эффективное лечение.
Рентгенография
Один из самых простых и эффективных методов диагностики, который позволяет определить любой тип синусита: фронтальный, правосторонний или левосторонний. Рентгенография используется для исследования лобных и гайморовых пазух, определения тяжести течения заболевания.
МРТ и КТ
Эти методы дают самые точные данные и позволяют увидеть картину с индивидуальными особенностями строения пазух. С помощью компьютерной томографии удается диагностировать правосторонний синусит, гнойный, травматический, смешанный и другие типы. МРТ является обязательным перед проведением операции. Диагностировать синусит при беременности с помощью рентгенологических методов исследования нельзя.
Анализы
Дополнительными методами диагностики являются лабораторные исследования выделений, которые позволяют определить причину заболевания и дальнейшие способы лечения. В некоторых случаях проводят тест на аллергию, которая часто становится причиной патологии.
Лечение
Целью лечения является купирование болевого синдрома, восстановление нормального самочувствия пациента, устранение причин заболевания. В медицинской практике чаще всего встречается правосторонний и левосторонний синусит. Для нормализации оттока отоларингологии пациентам приписывают сосудосуживающие препараты, которые убирают отек слизистой полости пазух и носовой полости.
Высокую эффективность и безопасность доказал метод синус-эвакуации, который используют для удаления слизи и гноя из полости пазух. Он заключается в введении двух катетеров в разные носовые входы. Через один из них подается антисептик, который выходит через другой катетер.
Если заболевание имеет бактериальную природу, пациентам приписывают антибиотики. Чтобы удалить гной и слизь из пазух, применяется гайморотомия. Это хирургическая операция по вскрытию гайморовой пазухи. Если причиной заболевания стал вирус, антибиотики не приписывают, ведь они в этом случае не дают положительного результата. Наоборот, антибактериальная терапия при вирусном типе синусита может привести к хронизации болезни, дисбактериозу в ЛОР-органах, нарушению иммунного статуса.
Симптомы и лечение синусита у взрослых отличаются и зависят от причины появления патологии. Пациенты с острой формой заболевания принимают рассасывающие препараты и антигистаминные средства, которые позволяют предотвратить появление спаек в пораженных пазухах. Если причиной воспалительного процесса является аллергическая реакция организма на раздражитель, то проводится противоаллергическая терапия. Хронический синусит лечат так же, как и острую форму. Для облегчения состояния пациента и быстрого выздоровления применяются физиотерапевтические процедуры, среди которых:
- УВЧ.
- Диадинамические точки.
- Соллюкс.
- Диадинамические импульсные токи.
- Микроволновая терапия.
- Электрофорез.
- Фонофорез.
В зависимости от симптомов лечение синусита у детей может длиться от нескольких дней до 12 недель. Если состояние пациента не нарушено, врач предложит поствирусный риносинусит. Ребенку необходимо делать горячие ванны для ног, промывать нос раствором морской соли, использовать местные препараты в нос. Сосудосуживающие спреи и капли отлично справляются с отеками, но их можно использовать не более пяти дней. В противном случае у ребенка может развиваться ринит.
Дополнительными методами лечения синусита у детей являются:
- Антибактериальная терапия.
- Муколитики для разжижения слизи в пазухах.
- Местная глюкокортикоидная терапия.
Хирургическое лечение синусита
Если консервативная терапия не дает желаемого результата, врач-хирург принимает решение провести операцию. Ее цель заключается в устранении препятствий для нормального функционирования носоглотки, удалении гноя и измененных тканей. Хирургическое вмешательство предполагает:
- Устранение искривления перегородки носа.
- Удавление полипов с помощью лазера.
- Расширение соустья гайморовой пазухи.
Операции проводят с применением эндоскопического оборудования или по традиционным методикам.
Возможные осложнения синусита
Осложнения синусита появляются при неправильно подобранной терапии или отсутствии лечения. Часто пациенты игнорируют помощь доктора, считая, что симптоматика пройдет сама по себе. В результате постоянных рецидивов происходит хронизация заболевания, что может привести к осложнениям. Среди них:
- Отит. Развивается, когда воспалительный процесс распространяется на уши.
- Арахноидит. Появляется при поражении решетчатой пазухи или клиновидной кости.
- Полная или частичная слепота. К поражению зрения или его полному исчезновению приводит поражение зрительного органа, в результате чего нарушается подвижность глаза.
- Абсцесс мозга. Чаще всего является последствием фронтита. Несвоевременное лечение может привести к летальному исходу.
- Остеомиелит. Данная патология развивается, если воспаление поражает костную ткань.
Чтобы избежать серьезных последствий, необходимо ежегодно проходить медицинское обследование и обращаться за медицинской помощью при появлении первых симптомов.
Заразен ли синусит?
Это зависит от того, чем была вызвана патология. Если причиной заболевания стала инфекция, то синусит становится потенциально опасным для окружающих. Речь идет об острых формах, которые развиваются на фоне инфицирования чужеродными бактериями или простуды. В особой группе риска находятся беременные женщины, в лечении которых нельзя использовать антибиотики. Им необходимо все время находиться под наблюдением лечащего врача и избегать контактов с инфицированными пациентами.
Если причиной синусита стало искривление носовой перегородки или аллергия, то он не передается окружающим. Болезнь также не несет угрозы в том случае, если протекает в хронической форме.
Профилактика
Любое заболевание легче предупредить, чем лечить. Для профилактики синусита врачи рекомендуют:
- Заниматься закалыванием организма, которое повышает иммунитет и позволяет организму бороться с инфекционными заболеваниями.
- Не дышать долго холодным воздухом, особенно через рот.
- Избегать работу, которая предусматривает контакт с испарениями химических веществ. В крайнем случае необходимо использовать маску для лица.
- Избегать переохлаждений.
- Каждый день проветривать помещение, в котором человек проводит много времени (5-10 минут).
- Выпивать не менее 2 л воды в день (0,33 мл на 1 кг веса).
- Не вдыхать табачный дым, пыль, загрязненный воздух.
- Питаться правильно и сбалансированно.
- Отказаться от вредных привычек.
- Использовать увлажнитель воздуха, если он слишком сухой в помещении.
- Если в комнате есть кондиционер, его необходимо очищать время от времени. Климатическая система является одним из самых активных разносчиков инфекционных заболеваний. Нужно своевременно менять фильтры согласно рекомендациям производителя.
- Больше времени проводить на свежем воздухе.
Для профилактики синусита необходимо своевременно лечить основное заболевание – корь, острый насморк, грипп, ОРВИ, заболевания зубов. Также нужно исключить предрасполагающие факторы – синехии в полости носа, атрезии, искривление перегородки носа.
Оцените материал: